La “tecnocratización” de la atención en salud mental dentro del área de la salud, derivará en un fracaso desde su propia epistemología, al considerar el material psicológico como un material de producción. En la industria se puede medir la producción basado en el tiempo y el producto final, sin embargo, en la terapéutica las posibilidades de la mente son múltiples, y por mas que conozcamos las leyes psicológicas de la inteligencia, percepción, emociones, conciencia, inconsciente, etc. Existe un otro que es único, libre, con voluntad propia y conciencia de ser.
Un ejemplo claro es lo que los principales exponentes de las diferentes escuelas terapéuticas, ya sea desde el psicoanálisis, cognitivos-conductuales, sistémicos, humanistas, etc... Concuerdan que el tiempo mínimo estimado por pacientes es de 45 minutos a una hora como mínimo, para que se pueda establecer un dialogo reparador o sanador del sufrimiento psicológico. Dentro de la atención en salud publica se han establecido tiempos de 30 minutos la prestación de “consulta de salud mental”. Lo anterior es contrario con lo que la psicología propone históricamente como límite de atención clínica, e inclusive dentro del mismo sistema de salud se produce una diferencia, al exigir al prestador externo (particular), un mínimo de 45 minutos de atención para la “consulta de salud mental”. Aquí se produce una paradoja en nuestro sistema estatal, donde existe una desigualdad en las exigencias y garantías tanto para los pacientes y profesionales de la salud mental del área pública y privada. Por el lado del paciente que opta por el sistema público, se entrega una “consulta de salud mental” de menor calidad al restringir el tiempo de atención en relación a la persona que busca a un prestador externo para realizar la misma prestación de “consulta de salud mental”. Por otro lado, se sobre carga al profesional del área pública en 3 pacientes en 90 minutos, mientras que el prestador externo ve a 2 pacientes, sin tomar en cuenta que la prestación pública es de menor valor que lo que se cancela al prestador externo.
Una de las principales dificultades con las que me he encontrado en el trabajo en atención primaria, es la barrera epistemológica del saber psicológico y de las otras áreas de la salud. Al parecer, la poca comprensión de los factores psicológicos que influyen en la salud integral de las personas por parte de las otras profesiones (Existe una falta comprensión acabada del saber psicológico, y un desconocimiento manifiesto de la existencia de diferentes corrientes psicológicas por parte de las otras profesiones, que capacitaciones parciales sobre el tema no los acredita para diagnosticar y/o tratar en profundidad). Se produce entonces un vacío e incomprensión de las técnicas psicoterapéuticas que los psicólogos utilizamos o aplicamos. Sin embargo existe un intento por parte del ministerio en regular algunas de prácticas de la clínica, y dentro del manual de depresión que se utiliza indica que... “El médico o psicólogo responsable de realizar la primera entrevista de diagnóstico a una persona con síntomas depresivos, debe saber que está frente a una persona abrumada, confundida y afligida por su estado. Este tipo de entrevista, en sus aspectos técnicos, es diferente a la entrevista clínica tradicional. Aquí, se intentará construir una relación respetuosa, genuinamente interesada, y empática y cálida con la persona deprimida. Si bien es cierto que la entrevista clínica inicial puede ser algo más extensa, será decisiva para asegurar un buen diagnóstico y establecer una relación profesional-paciente que permita desarrollar un buen tratamiento” (PROGRAMA DE DIAGNÓSTICO Y TRATAMIENTO INTEGRAL DE LA DEPRESIÓN EN ATENCIÓN PRIMARIA. Detección, Diagnóstico y Tratamiento. DISAP. Unidad de Salud Mental. DIVAP. Depto. Modelo de Atención. Guía Clínica Para la Atención Primaria, página 11). Sin embargo esta indicación no se cumple a su cabalidad, ya que la contratación de las horas profesionales de psicólogos es insuficiente y en muchas ocasiones se han delegado esta función a otras profesiones que no tienen el conocimiento y la preparación especializada para enfrentar fenómenos como la transferencia y la contra-transferencia, o dicho de otro modo, no logran incorporar los aspectos subjetivos de la entrevista clínica psicológica. “La incorporación del psicólogo o de la mirada desde la psicología en los temas de salud, ha traído consigo un cambio epistemológico importante, ya que la incorporación de la subjetividad, y el de considerar al problema de la salud mental más bien centrado en el ser humano, en su existencia, en su sentido de vida y no solo en los aspectos socio-biológicos, posibilita que la persona pueda redescubrirse como un ser humano particular y darle un sentido positivo a su vida. “
No podemos dejar la responsabilidad en los otros entes participantes de la salud, sino también es importante un “Mea culpa”, y asignar también en su justa medida la responsabilidad del psicólogo, que por sus características individualistas, y muchas veces autónomo en su quehacer, no socializa ni se socializa de manera integra. Sabemos que la interacción social fortalece, sin embargo tendemos a revelarnos contra nuestra esencia gregaria. Lo anterior se fundamenta en el síntoma manifestado en la poca inscripción de psicólogos en el Colegio.
Por lo anterior, es importante re-definir el rol del psicólogo en los centros de salud, insistiendo en promover los establecimientos de vínculos afectivos y el auto-cuidado del equipo.
Desafíos de la psicología en APS y Salud nivel secundario y terciario.
Una de las barreras mas importantes de un terapeuta es romper el hielo, ya que nos encontramos con una psicología poco común, ya que las personas que nos consultan, presenta precisamente alterado los procesos de interacción efectiva, y ellos arrastran una historia, una distorsión de la realidad que se traduce en transferencia, y ven en el terapeuta al ser que los va a salvar o a un enemigo que los puede destruir. Solo la relación empática de la situación de dolor del paciente, tal vez nos acerque al límite “supra-conciente” de la división con el otro, generando el espacio terapéutico, e influir en la persona que consulta una esperanza de cambio, de la cual podamos volver a re-construir su sentido vital.
La terapia consiste precisamente en coordinar y generar congruencia de un sujeto en las representación simbólicas internas que está en conflicto con otras representaciones simbólicas internas, tanto concientes como inconscientes, y la realidad.
Desde la perspectiva Psicodinámica de la mente podemos comprender el problema, y traducir el significado íntimo del síntoma, sin embargo no sólo basta en hacer conciente lo inconsciente, sino que también son el poder dominarlo, sublimarlo o transformarlo en algo ecológico y adaptativo.
En el campo de la depresión, nos encontramos cara a cara con el dilema existencial que Hamlet plantea abiertamente en “Ser o no ser.... he ahí el dilema...”. Uno de los cuestionamientos del depresivo grave es respecto de su existencia, y a la perdida del sentido de la vida, y deseos de muerte. Cuando una persona que ha estado demasiado tiempo triste, que ha perdido reforzadores externos, cae en lo que la psicología conductual ha denominado desesperanza aprendida y la Psicodinámica denominó como neurosis depresiva. Sea cual sea la descripción epistemológica, ambas refieren al estado casi permanente de anhedonia o perdida del placer, y también la perdida de la “propositividad”, lo que genera un estado de angustia, tristeza, impotencia y desolación; ya que no hay ancla que pueda remover de la mente y de la sensación corporal; las ideas de fuga, la disociación y/o la muerte.
El sufrimiento es el producto de la mente de una persona donde se encuentra alterado el proceso de vinculación. Ya Konrad Lorenz (1903-1989), planteó desde la etología el principio de “Impronta”, el cual es un fundamento biológico del Vínculo que es: Lazo afectivo primario y específico entre un bebé y un adulto de la misma especie destinado a garantizar evolutivamente el desarrollo de las crías. Ya Spitz , en el estudio de Niños hospitalizados, describió la depresión anaclitica (marasmo), donde describe 3 fases: 1ª fase: protesta, 2ª fase: desolación, detención desarrollo, 3 fase: apatía. Es decir, existe suficiente evidencia empírica de la necesidad del establecimiento de lazos o vínculos para lograr el desarrollo emocional e intelectual de las personas. Entonces, en el trabajo en salud mental en atención primaria y Centros de salud familiar, es indispensable conocer bien al paciente que consulta, su entorno personal y familiar y lograr establecer rasgos y características de personalidad.
“Por lo cual, es el psicólogo, quien se encuentra preparado para abordar el tema de lo profundo, de lo no verbalizado, de la conflictiva interna. Sin embargo no se trata de cualquier psicólogo, se trata de una particular manera de operacionalizar lo aprendido, en un contexto de salud pública, en donde el modelo biomédico, promovedor de muchas dificultades y que puede llegar a ser una atractiva manera de estar salvaguardado frente a la amenaza de una indeseable involucración afectiva y de la posible pérdida del control derivada de la misma , es dejado de lado y se invita al profesional a establecer una relación de matices distintos la que por supuesto no impida la realización de su función.“
Al ver la contradicción entre lo que se debe hacer, y lo que se hace, produce tal disonancia cognitiva, que confunde al mejor de los terapeutas. De allí la angustia encubierta de lo que se sabe respecto de cómo hacer terapia versus las necesidades personales de un trabajo estable, que ilusoriamente mantiene a los psicólogos trabajando. De allí que en la actualidad se habla del síndrome de “Burn Out”, y la explicación como los profesionales de la salud mental, comienzan a trabajar por inercia, y mecánicamente, como mecanismo defensivo frente a un mundo externo aversivo. Pareciera que no se considera en la praxis de la salud mental una verdadera preocupación de la salud mental de los usuarios y los profesionales que laboran con el material psíquico.
Obstáculos del desarrollo de la salud mental
Uno de los temas recurrente en los psicólogos es el campo laboral. Si revisamos el Blog del colegio de Psicólogos, nos encontraremos con dudas de estudiantes y profesionales, respecto de si hay o no campo laboral para el psicólogo. Al parecer esto es un espejismo que surge de la no existencia de un diagnostico acabado de la salud mental de la población Chilena, y obviamente, la no existencia a niveles locales de la patología mental. Antes de la incorporación del psicólogo en APS, la salud mental era un tema menor, y aparentemente no existía la necesidad de abordarla, sin embargo, la incorporación de la depresión en APS, y la aparición del AUGE, ha abierto una compuerta de ofertas de salud, las cuales han sido satisfecha, y no solo eso, sobrepasadas por la demanda de atención por parte de los usuarios, haciéndose insuficiente las horas psicólogos contratadas
Lo anterior no es mas que la punta del Iceberg de un problema social emergente. Antes cuando no había oferta, nadie se atrevía a preguntar por un psicólogo, y mas que el miedo a la estigmatización de ser paciente de salud mental, con la sensibilización y la promoción, se ha generado en la mente colectiva la necesidad de consultar por el sufrimiento.
Además, la falta de protección social hacia el profesional psicólogo, debido a la contratación a honorarios, contratos a plazo fijo, además del desmedro económico de los sueldos que no se condicen de los años de estudios invertidos, así como del grado académico de “Licenciado en Psicología”, generan disonancia cognitiva en el profesional. Lo anterior se puede ver la diferencia entre los sueldos del psicólogo del sector publico versus los psicólogos del área privada.
Los estudios de la psicología laboral de de Herzberg y colaboradores, trataron de examinar la relación existente entre la satisfacción en el trabajo y la productividad. Los investigadores llegaron a la conclusión de que la motivación se derivaba de dos conjuntos de factores. Los primeros, asociados con los sentimientos positivos hacia el trabajo y relacionados con el contenido del mismo, se denominaron motivadores. Entre las ilustraciones incluidas se tienen logro o realización, reconocimiento, el trabajo mismo, responsabilidad, avance y crecimiento. El segundo conjunto de factores, que denominaron de higiene, no generaba satisfacción; simplemente, evitaba la insatisfacción. Esos factores eran externos al trabajo propiamente dicho, y entre los ejemplos se incluyen normas de la compañía, supervisión, relaciones interpersonales, condiciones de trabajo y salario
Un ejemplo claro es lo que los principales exponentes de las diferentes escuelas terapéuticas, ya sea desde el psicoanálisis, cognitivos-conductuales, sistémicos, humanistas, etc... Concuerdan que el tiempo mínimo estimado por pacientes es de 45 minutos a una hora como mínimo, para que se pueda establecer un dialogo reparador o sanador del sufrimiento psicológico. Dentro de la atención en salud publica se han establecido tiempos de 30 minutos la prestación de “consulta de salud mental”. Lo anterior es contrario con lo que la psicología propone históricamente como límite de atención clínica, e inclusive dentro del mismo sistema de salud se produce una diferencia, al exigir al prestador externo (particular), un mínimo de 45 minutos de atención para la “consulta de salud mental”. Aquí se produce una paradoja en nuestro sistema estatal, donde existe una desigualdad en las exigencias y garantías tanto para los pacientes y profesionales de la salud mental del área pública y privada. Por el lado del paciente que opta por el sistema público, se entrega una “consulta de salud mental” de menor calidad al restringir el tiempo de atención en relación a la persona que busca a un prestador externo para realizar la misma prestación de “consulta de salud mental”. Por otro lado, se sobre carga al profesional del área pública en 3 pacientes en 90 minutos, mientras que el prestador externo ve a 2 pacientes, sin tomar en cuenta que la prestación pública es de menor valor que lo que se cancela al prestador externo.
Una de las principales dificultades con las que me he encontrado en el trabajo en atención primaria, es la barrera epistemológica del saber psicológico y de las otras áreas de la salud. Al parecer, la poca comprensión de los factores psicológicos que influyen en la salud integral de las personas por parte de las otras profesiones (Existe una falta comprensión acabada del saber psicológico, y un desconocimiento manifiesto de la existencia de diferentes corrientes psicológicas por parte de las otras profesiones, que capacitaciones parciales sobre el tema no los acredita para diagnosticar y/o tratar en profundidad). Se produce entonces un vacío e incomprensión de las técnicas psicoterapéuticas que los psicólogos utilizamos o aplicamos. Sin embargo existe un intento por parte del ministerio en regular algunas de prácticas de la clínica, y dentro del manual de depresión que se utiliza indica que... “El médico o psicólogo responsable de realizar la primera entrevista de diagnóstico a una persona con síntomas depresivos, debe saber que está frente a una persona abrumada, confundida y afligida por su estado. Este tipo de entrevista, en sus aspectos técnicos, es diferente a la entrevista clínica tradicional. Aquí, se intentará construir una relación respetuosa, genuinamente interesada, y empática y cálida con la persona deprimida. Si bien es cierto que la entrevista clínica inicial puede ser algo más extensa, será decisiva para asegurar un buen diagnóstico y establecer una relación profesional-paciente que permita desarrollar un buen tratamiento” (PROGRAMA DE DIAGNÓSTICO Y TRATAMIENTO INTEGRAL DE LA DEPRESIÓN EN ATENCIÓN PRIMARIA. Detección, Diagnóstico y Tratamiento. DISAP. Unidad de Salud Mental. DIVAP. Depto. Modelo de Atención. Guía Clínica Para la Atención Primaria, página 11). Sin embargo esta indicación no se cumple a su cabalidad, ya que la contratación de las horas profesionales de psicólogos es insuficiente y en muchas ocasiones se han delegado esta función a otras profesiones que no tienen el conocimiento y la preparación especializada para enfrentar fenómenos como la transferencia y la contra-transferencia, o dicho de otro modo, no logran incorporar los aspectos subjetivos de la entrevista clínica psicológica. “La incorporación del psicólogo o de la mirada desde la psicología en los temas de salud, ha traído consigo un cambio epistemológico importante, ya que la incorporación de la subjetividad, y el de considerar al problema de la salud mental más bien centrado en el ser humano, en su existencia, en su sentido de vida y no solo en los aspectos socio-biológicos, posibilita que la persona pueda redescubrirse como un ser humano particular y darle un sentido positivo a su vida. “
No podemos dejar la responsabilidad en los otros entes participantes de la salud, sino también es importante un “Mea culpa”, y asignar también en su justa medida la responsabilidad del psicólogo, que por sus características individualistas, y muchas veces autónomo en su quehacer, no socializa ni se socializa de manera integra. Sabemos que la interacción social fortalece, sin embargo tendemos a revelarnos contra nuestra esencia gregaria. Lo anterior se fundamenta en el síntoma manifestado en la poca inscripción de psicólogos en el Colegio.
Por lo anterior, es importante re-definir el rol del psicólogo en los centros de salud, insistiendo en promover los establecimientos de vínculos afectivos y el auto-cuidado del equipo.
Desafíos de la psicología en APS y Salud nivel secundario y terciario.
Una de las barreras mas importantes de un terapeuta es romper el hielo, ya que nos encontramos con una psicología poco común, ya que las personas que nos consultan, presenta precisamente alterado los procesos de interacción efectiva, y ellos arrastran una historia, una distorsión de la realidad que se traduce en transferencia, y ven en el terapeuta al ser que los va a salvar o a un enemigo que los puede destruir. Solo la relación empática de la situación de dolor del paciente, tal vez nos acerque al límite “supra-conciente” de la división con el otro, generando el espacio terapéutico, e influir en la persona que consulta una esperanza de cambio, de la cual podamos volver a re-construir su sentido vital.
La terapia consiste precisamente en coordinar y generar congruencia de un sujeto en las representación simbólicas internas que está en conflicto con otras representaciones simbólicas internas, tanto concientes como inconscientes, y la realidad.
Desde la perspectiva Psicodinámica de la mente podemos comprender el problema, y traducir el significado íntimo del síntoma, sin embargo no sólo basta en hacer conciente lo inconsciente, sino que también son el poder dominarlo, sublimarlo o transformarlo en algo ecológico y adaptativo.
En el campo de la depresión, nos encontramos cara a cara con el dilema existencial que Hamlet plantea abiertamente en “Ser o no ser.... he ahí el dilema...”. Uno de los cuestionamientos del depresivo grave es respecto de su existencia, y a la perdida del sentido de la vida, y deseos de muerte. Cuando una persona que ha estado demasiado tiempo triste, que ha perdido reforzadores externos, cae en lo que la psicología conductual ha denominado desesperanza aprendida y la Psicodinámica denominó como neurosis depresiva. Sea cual sea la descripción epistemológica, ambas refieren al estado casi permanente de anhedonia o perdida del placer, y también la perdida de la “propositividad”, lo que genera un estado de angustia, tristeza, impotencia y desolación; ya que no hay ancla que pueda remover de la mente y de la sensación corporal; las ideas de fuga, la disociación y/o la muerte.
El sufrimiento es el producto de la mente de una persona donde se encuentra alterado el proceso de vinculación. Ya Konrad Lorenz (1903-1989), planteó desde la etología el principio de “Impronta”, el cual es un fundamento biológico del Vínculo que es: Lazo afectivo primario y específico entre un bebé y un adulto de la misma especie destinado a garantizar evolutivamente el desarrollo de las crías. Ya Spitz , en el estudio de Niños hospitalizados, describió la depresión anaclitica (marasmo), donde describe 3 fases: 1ª fase: protesta, 2ª fase: desolación, detención desarrollo, 3 fase: apatía. Es decir, existe suficiente evidencia empírica de la necesidad del establecimiento de lazos o vínculos para lograr el desarrollo emocional e intelectual de las personas. Entonces, en el trabajo en salud mental en atención primaria y Centros de salud familiar, es indispensable conocer bien al paciente que consulta, su entorno personal y familiar y lograr establecer rasgos y características de personalidad.
“Por lo cual, es el psicólogo, quien se encuentra preparado para abordar el tema de lo profundo, de lo no verbalizado, de la conflictiva interna. Sin embargo no se trata de cualquier psicólogo, se trata de una particular manera de operacionalizar lo aprendido, en un contexto de salud pública, en donde el modelo biomédico, promovedor de muchas dificultades y que puede llegar a ser una atractiva manera de estar salvaguardado frente a la amenaza de una indeseable involucración afectiva y de la posible pérdida del control derivada de la misma , es dejado de lado y se invita al profesional a establecer una relación de matices distintos la que por supuesto no impida la realización de su función.“
Al ver la contradicción entre lo que se debe hacer, y lo que se hace, produce tal disonancia cognitiva, que confunde al mejor de los terapeutas. De allí la angustia encubierta de lo que se sabe respecto de cómo hacer terapia versus las necesidades personales de un trabajo estable, que ilusoriamente mantiene a los psicólogos trabajando. De allí que en la actualidad se habla del síndrome de “Burn Out”, y la explicación como los profesionales de la salud mental, comienzan a trabajar por inercia, y mecánicamente, como mecanismo defensivo frente a un mundo externo aversivo. Pareciera que no se considera en la praxis de la salud mental una verdadera preocupación de la salud mental de los usuarios y los profesionales que laboran con el material psíquico.
Obstáculos del desarrollo de la salud mental
Uno de los temas recurrente en los psicólogos es el campo laboral. Si revisamos el Blog del colegio de Psicólogos, nos encontraremos con dudas de estudiantes y profesionales, respecto de si hay o no campo laboral para el psicólogo. Al parecer esto es un espejismo que surge de la no existencia de un diagnostico acabado de la salud mental de la población Chilena, y obviamente, la no existencia a niveles locales de la patología mental. Antes de la incorporación del psicólogo en APS, la salud mental era un tema menor, y aparentemente no existía la necesidad de abordarla, sin embargo, la incorporación de la depresión en APS, y la aparición del AUGE, ha abierto una compuerta de ofertas de salud, las cuales han sido satisfecha, y no solo eso, sobrepasadas por la demanda de atención por parte de los usuarios, haciéndose insuficiente las horas psicólogos contratadas
Lo anterior no es mas que la punta del Iceberg de un problema social emergente. Antes cuando no había oferta, nadie se atrevía a preguntar por un psicólogo, y mas que el miedo a la estigmatización de ser paciente de salud mental, con la sensibilización y la promoción, se ha generado en la mente colectiva la necesidad de consultar por el sufrimiento.
Además, la falta de protección social hacia el profesional psicólogo, debido a la contratación a honorarios, contratos a plazo fijo, además del desmedro económico de los sueldos que no se condicen de los años de estudios invertidos, así como del grado académico de “Licenciado en Psicología”, generan disonancia cognitiva en el profesional. Lo anterior se puede ver la diferencia entre los sueldos del psicólogo del sector publico versus los psicólogos del área privada.
Los estudios de la psicología laboral de de Herzberg y colaboradores, trataron de examinar la relación existente entre la satisfacción en el trabajo y la productividad. Los investigadores llegaron a la conclusión de que la motivación se derivaba de dos conjuntos de factores. Los primeros, asociados con los sentimientos positivos hacia el trabajo y relacionados con el contenido del mismo, se denominaron motivadores. Entre las ilustraciones incluidas se tienen logro o realización, reconocimiento, el trabajo mismo, responsabilidad, avance y crecimiento. El segundo conjunto de factores, que denominaron de higiene, no generaba satisfacción; simplemente, evitaba la insatisfacción. Esos factores eran externos al trabajo propiamente dicho, y entre los ejemplos se incluyen normas de la compañía, supervisión, relaciones interpersonales, condiciones de trabajo y salario
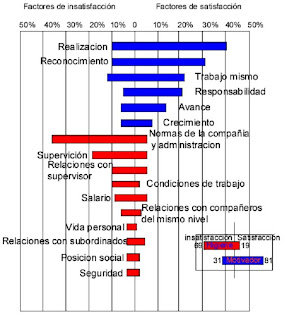
Como se observa en la figura, se relacionan los factores que afectan las actitudes en el trabajo, los que se identifican como motivadores conducen casi siempre a una satisfacción extrema. Por el contrario, los factores identificados como de higiene caracterizaban eventos que generalmente conducían a una insatisfacción extrema. Los factores generales de la figura dan un total de más de 100 por 100, debido a que a veces se atribuían dos de ellos a un solo evento. Por ejemplo, los avances van acompañados a menudo de la suposición de responsabilidad.
Herzberg y los que respaldaron su teoría creían que la higiene creaba un nivel de motivación cero. Si los empleados obtienen factores tales como buena supervisión, salarios adecuados y la oportunidad de interactuar con los del mismo nivel, esto no creará ninguna motivación, sino que tan sólo evitará la insatisfacción. Si reciben factores tales como reconocimiento, mayor responsabilidad y una oportunidad de adelanto y crecimiento, esto generará una motivación. Por lo tanto, la teoría de los dos factores considera que la satisfacción y la insatisfacción son conceptos independientes y específicos. Cuando mucho, los factores de higiene no producen ninguna satisfacción y pueden generar insatisfacción. Por el contrario, los motivadores dan origen a satisfacciones y, en el peor de los casos, no crean insatisfacción.
Si consideramos las condiciones laborales de los psicólogos en general, vemos que en los factores de higiene tales como salario y condiciones de trabajo, no son satisfechas, generando insatisfacción, mientras que los factores motivadores, como el trabajo mismo, y la realización, compensan al mantenerlo trabajando. Sin embargo, la falta de reconocimiento, avance, y crecimiento, son indudablemente una carencia importante como factor motivador.
Atentamente
Jorge Rubio Espíndola
Autocuidado de equipos
por: Alejandro Gómez
por: Alejandro Gómez
Psicólogo









No hay comentarios:
Publicar un comentario